分级诊疗格局形成 信息化手段不可少
2009-2014年全国财政医疗卫生支出累计超过四万亿元,其中一部分投入基层医疗机构建设,意在强基层以建立分级诊疗体系,一部分投入城乡居民医保以降低居民自费负担。大规模增加财政投入的根本目标是解决城乡居民“看病难、看病贵”问题。令人遗憾的是,这一目标未能实现。一个直接原因就是在这五年多的时间中,三级医院高速膨胀,形成了对医生、患者和医疗费用的三大虹吸效应,加剧了城乡居民的“看病难、看病贵”困境。
习总书记2014年12月视察镇江世业镇卫生院时指出,大城市的一些大医院始终处于“战时状态”的状况需要改观,一语点中要点。
以北京为例,2013年医院诊疗人次占比为67%,其中三级医院占比高达45%,社区卫生服务中心占比不足22%。2013年北京市医保统筹基金支出中65%用于门诊补偿支出,其中只有12%流向了社区医疗机构,88%流向了医院。在流向三级医院的医保资金中,高达58%用于门诊。
与之类似的还有上海。2013年,上海的医院诊疗人次占比为56.8%,社区卫生服务中心诊疗人次占比为33.6%,基层医疗卫生机构的服务量占比同样表现不佳。值得指出的是,上海市的社区卫生服务中心体量巨大,其医生和病床规模基本相当于中西部地区的县级医院,实际上并非基层医疗机构。
我们再看看国际上几个主要国家和地区的数据。在英国,90%的门急诊由家庭医生首诊,其中90%以上的病例没有进行转诊,由全科医师完成治疗,98%的门诊处方药由全科医生开出。美国每年12亿人次的就诊量,其中81%发生在医院外的医生诊所(Physician offices),澳大利亚、加拿大,日本、我们的香港和台湾地区,这个比重也均超过80%。
毋庸讳言,我们的分级诊疗做得非常失败,其中既有政策的原因,也有各级医院之间实现分级诊疗的信息化工具缺乏。
分级诊疗的痛点
目前控制三级医院规模、试图建立分级诊疗体系的措施均不成功,还浪费了大量行政资源,下面我们来具体分析:
(1)目前的供给格局下,医保无法有效管控三级医院医保是引导分级诊疗体制形成的重要一环,发挥着引导医疗资源配置和医患诊疗行为的关键作用。但是面对如此强势的三级医院,目前医保所能起到的作用大打折扣。
另外,医院医保本身管理能力较差,支付方式落后也是事实,也制约了其对医院的管控能力。
(2)医保引导患者基层首诊的效果有限
有人提出,可以通过限制医保补偿资格和补偿比例的办法把患者留在基层,通过拉开基层与医院的医保报销比例,引导患者留在基层首诊,或者不在社区首诊、自行到医院门诊的费用不予报销,但这种方法的效果很有限。
(3)通过行政手段强令遏制三级医院扩张无法奏效2014年6月,国家卫计委下发《关于控制公立医院规模过快扩张的紧急通知》,要求各地严格控制公立医院床位审批、建设标准和大型设备,严禁公立医院举债建设。事实上通过直接发文这种行政手段遏制公立医院扩张基本没有什么效果:第一,三级医院普遍财力充足,不需要财政投入也足够自行扩张。第二,卫生行政部门和三级医院管办不分,本就是一家人,三级医院规模扩张对卫生行政部门尤其是主管领导是好事而非坏事,怎有积极性自断臂膀?而对于地方政府来说,只要不用财政多投入,公立医院规模扩张是地方政府的政绩,自然也没有严格控制的积极性。
(4)通过行政手段组建医联体
通过建立公立医疗机构联合体的方式促进形成分级诊疗制度,把优质医疗资源下沉到基层,这是组建医联体的政策初衷。但实际上,通过行政力量组建医联体的做法有两点错误之处:
第一,公有制占主体的前提下,行政分级管理和财政分灶吃饭的格局难以突破,不可能建成真正意义上的医疗联合体。
第二,即便个别地区三甲医院、二级医院和社区中心能够通过经济纽带建立紧密型联合体,这个医联体也弊大于利。医联体的寡头垄断地位,使其可以高技术、高质量为诱饵,挟患者以令医保,使其能够和医保索取更高的额度。简言之,医联体的寡头垄断地位,事实上减弱了竞争、削弱了医保对医疗机构的控费和引导职能。
没有形成分级诊疗体系原因:缺乏医联体信息化工具
形成分级诊疗体系的关键在于,社区有患者信任的好医生坐诊,常见病、多发病不需要去三级医院门诊排队解决。而如何帮助社区医院留着患者,如何将不能确诊的患者转诊到上级医院呢?
行心科技在成功为300多家医疗健康机构提供服务的基础上,深知中小医疗健康机构进行信息化建设的困境,因此,行心科技做出颠覆医疗信息化行业的重大决定:给中小医疗养老机构免费提供软件!
行心HIS系统(标准版)是一套面向中小医疗机构使用的“一体化”信息管理软件。 门诊、住院、电子病历、检验、影像、临床知识库、临床决策、领导决策、药房药库、物资后勤、财务绩效、人事OA等系统一体化建设,一步到位。行心HIS(标准版)搭配远程医疗,以及免费的全科信息系统,可以帮助医院联合周边区域内的基层医疗机构,快速搭建自己的医联体。
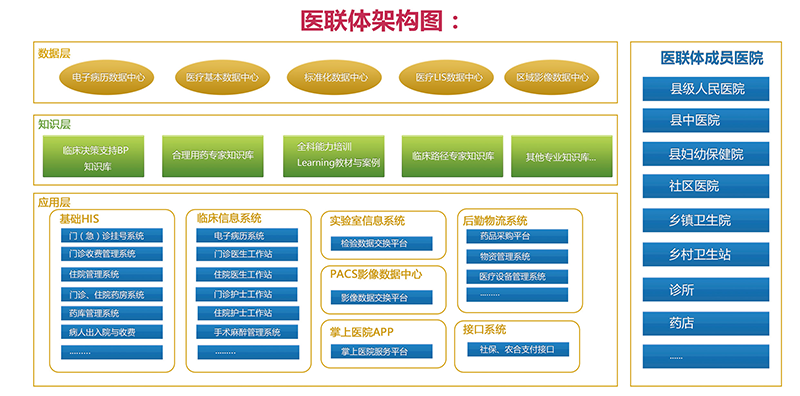
系统把BMJ BP深度结构化,引导医生从症状出发建立诊断假设,再告诉医生怎么去提供证据(症状和检查)证明自己所选的诊断假设,直至最终确诊,可以有效防止误诊和漏诊,对于不能确诊的病人指引医生转诊到高级别综合医院。对确诊的病人,会按病人组别开出明确的治疗方案提供给医生参考,同时,系统还会引导医生在处方中增加自己的意见(药品或其他处置意见),对于这部分意见,系统会进行统计和大数据分析,然后再组织专家讨论判断。
对于有价值的意见会增加到BP的标准治疗方案中去,这样持续本地化的治疗方案再加上BP每季度的定期更新可确保系统给出的治疗方案具有权威性。另外,如果是错误或无价值的意见,系统会提醒医生,以免医生再犯类似错误,这可以帮助医生提高诊疗水平。
分级诊疗运作流程
对于基层无法确诊的疑难病以及急危重症的病人,通过该系统向上转诊到县二级医院;同时,对需要会社区康复和护理的病人,县二级医院可转诊给基层医疗机构。这样一个上下转诊的闭环,从全周期来维护病人的健康,让病人在家门口也能获得高水平的诊疗服务。
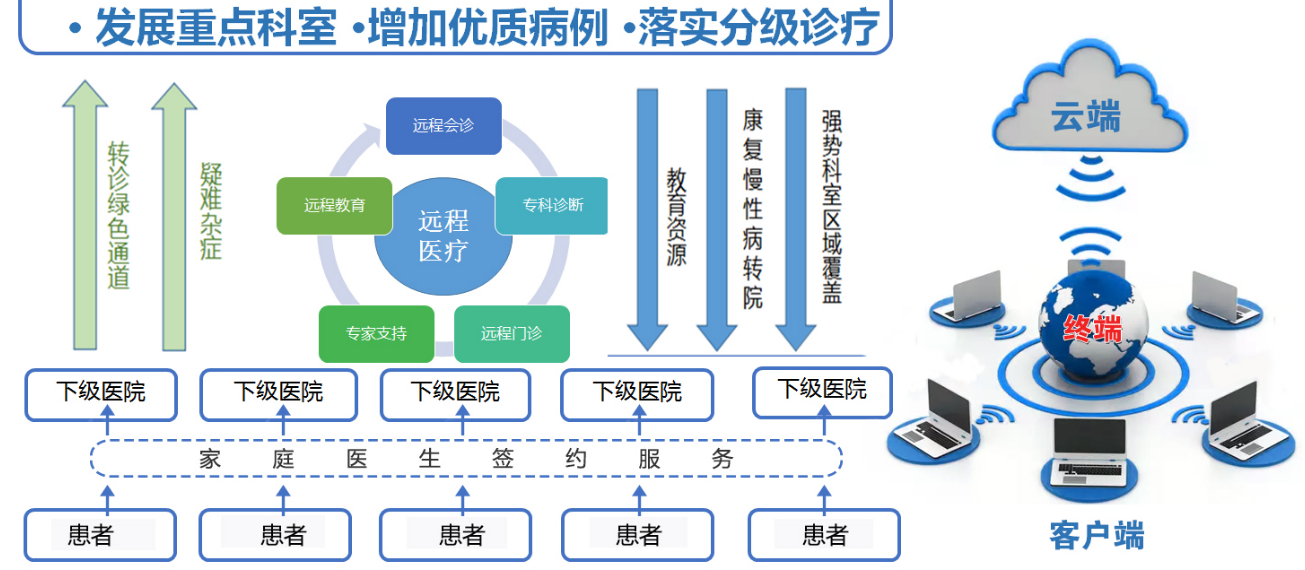
分级诊疗流程图
此外,BP系统的定期更新和持续本地化保证基层医生处方点评的科学性。系统可对医生开出的处方进行扫描,提示BP的标准化治疗方案,以及医生的不合理用药,如抗生素、辅助用药、营养用药等是否超标,并提醒医生哪些药品要做过敏测试,保证医生安全用药,从而实现对医生处方(医嘱)的电子化评价。
为不断提高医联体的整体医疗诊断水平,系统为医院医生的临床能力和基层医疗机构的全科能力建设提供便捷和权威的在线学习工具——BMJ learning,随时帮助医生提高诊疗能力,为医院开放所有学习内容,同时为基层医生制定2年100学时的全科能力培训方案。
结语
在后续医联体信息化升级过程中,广州行心科技还将在系统中接入各类第三方医疗服务,如ABUS乳腺癌筛查、云端读片、动态心电监护、居家护理、严重精神障碍患者管理等,利用新产品、新技术来提高医联体内各医疗机构的诊疗能力,全面拓展他们的业务范围,为医疗收入的良性增长提供更多种可能。
广州行心科技的宗旨是以科技改变医疗健康产业,而正是借助科技信息化手段强基层,才是实现“健康中国”、“健康新兴”最重要的途径。实践证明,以全科信息系统为代表的新技术、新模式,正是习总书记“以基层为重点,以改革创新为动力”讲话精神的最好体现。只有基层的医疗服务质量和公共卫生服务水平得到了提升,90%的病人看病不出县这一目标才能得到实现,广大市民也才能在家门口便可享有更加优质、便捷的医疗卫生服务。

